Derivaciones Derechas y Posteriores en el SCACEST: Cómo diagnosticar zonas ciegas en el ECG
¿Sabes identificar un infarto de ventrículo derecho o posterior? Mejora tu práctica clínica con esta guía avanzada de @sanitariamente sobre V3R-V4R y V7-V9.
Ignacio Pascual - Enfermero de emergencias
4/6/20264 min read
El estándar de oro no siempre es suficiente
En el manejo de emergencias sanitarias, el electrocardiograma (ECG) de 12 derivaciones es nuestro estándar de oro. Sin embargo, debemos recordar una premisa crítica: un ECG no es infalible. Un trazado normal o con cambios inespecíficos no descarta un infarto en curso en las denominadas "zonas ciegas" del corazón.
Como profesionales sanitarios, nuestra responsabilidad es saber cuándo el mapa clásico se queda corto y necesitamos "encender las luces traseras" o "mirar hacia el lado derecho". Basándonos en la infografía de correlación anatómica de Ignacio Pascual (enfermero de emergencias de @sanitariamente), hoy damos un paso más allá.
Esta guía te enseñará a utilizar derivaciones adicionales para detectar lo que las 12 clásicas a menudo enmascaran: el infarto del ventrículo derecho y el infarto posterior puro.
🚨 El tiempo es músculo: no dejes que una zona ciega retrase una revascularización.
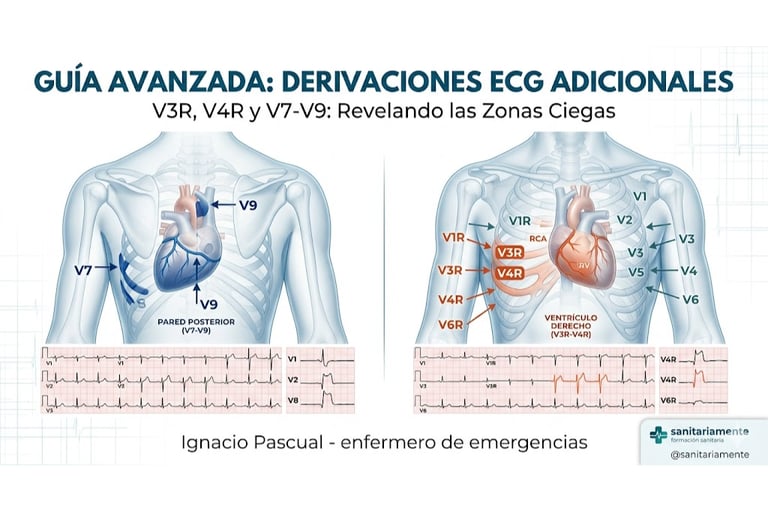
1. El Ventrículo Derecho (VD) y las Derivaciones V3R y V4R
¿Cuándo debemos sospecharlo?
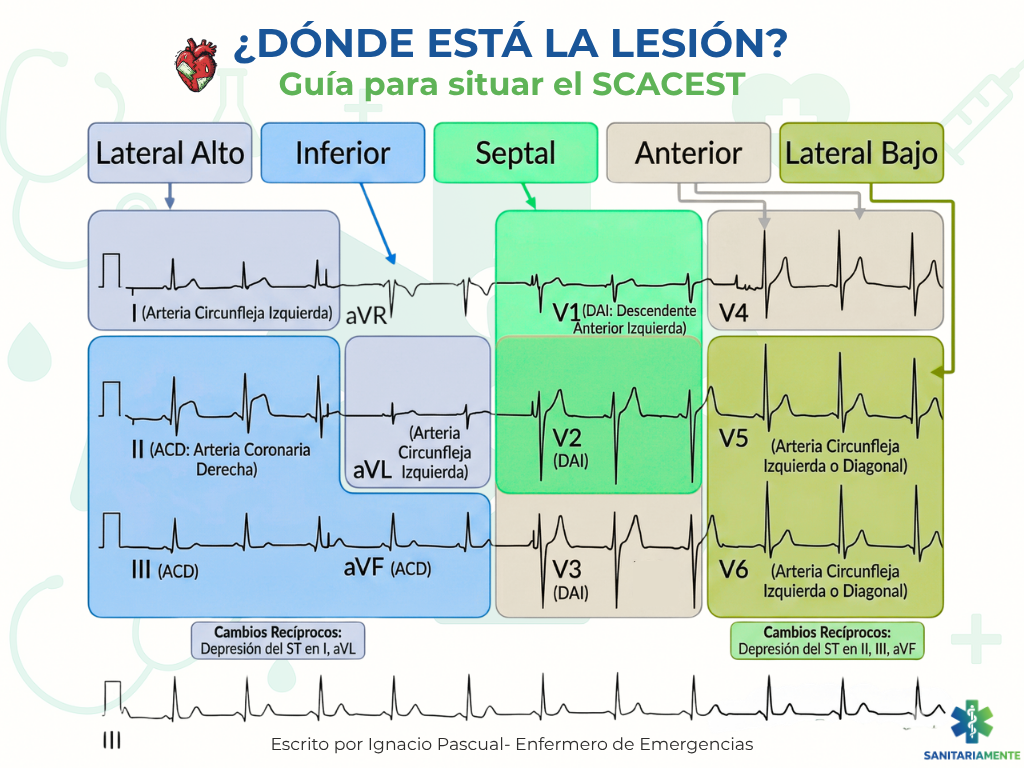
El infarto del ventrículo derecho (IVD) rara vez ocurre de forma aislada; es extremadamente frecuente (hasta en un 40% de los casos) en asociación con un infarto de la pared INFERIOR (elevación del ST en II, III y aVF).
¿Por qué es una emergencia dentro de la emergencia?
Manejo Hemodinámico Crítico: El ventrículo derecho es altamente dependiente de la precarga. El tratamiento estándar con nitroglicerina o diuréticos puede desplomar el gasto cardíaco y causar una hipotensión catastrófica. Aquí, el tratamiento clave es la fluidoterapia agresiva.
Pronóstico: La afectación del VD aumenta significativamente el riesgo de shock cardiogénico y arritmias graves.
Criterio Diagnóstico y Técnica
Criterio: Elevación del segmento ST ≥ 1 mm en V3R o V4R (siendo V4R la más sensible y específica).
Colocación: Se sitúan de forma especular a las derivaciones izquierdas. V4R se coloca en el 5º espacio intercostal derecho, línea medioclavicular.
🔴 Vinculación con la Infografía Original: En la infografia publicada, vemos que la Arteria Coronaria Derecha (ACD) irriga la pared inferior. Sin embargo, una oclusión proximal de esta misma arteria (antes de la rama marginal derecha) es la responsable del infarto del VD. Ante cualquier infarto inferior, las derivaciones derechas son obligatorias.
2. La Pared Posterior (PP) y las Derivaciones V7-V9
¿Cuándo sospecharlo?
El infarto posterior puro es una de las emergencias coronarias más infra-diagnosticadas. A menudo se manifiesta como una IMAGEN ESPECULAR (en espejo) de depresión del ST en las derivaciones septales y anteriores (V1-V3). Verás ondas R prominentes y ondas T picudas en estas derivaciones.
¿Por qué es un falso negativo peligroso?
El ECG estándar de 12 derivaciones no tiene "ojos" en la pared posterior. Lo que interpretamos como una simple isquemia anterior puede ser en realidad un infarto transmural posterior en curso. Diagnosticarlo como SCACEST permite la activación inmediata de la sala de hemodinámica.
Criterio Diagnóstico y Técnica
Criterio: Elevación del segmento ST ≥ 0.5 mm en V7-V9 (un umbral más bajo es suficiente debido a la distancia de los electrodos al corazón).
Colocación:
V7: Línea axilar posterior, mismo plano horizontal que V4-V6.
V8: Ángulo inferior de la escápula.
V9: Borde paraespinal posterior.
La Arteria Circunfleja (Cx) irriga la pared lateral. Sin embargo, en muchos pacientes, esta arteria o una rama diagonal mayor también irrigan la zona posterior. Si ves depresión del ST en las cajas amarilla y verde de la infografía (V1-V3), sospecha una elevación posterior y completa el ECG con V7-V9.
3. Un Protocolo Práctico para la Emergencia
Para optimizar el tiempo, no realices 18 derivaciones a todos tus pacientes. Sigue este algoritmo práctico:
Realiza el ECG de 12 derivaciones estándar.
¿Hay elevación en cara inferior (II, III, aVF)? → OBLIGATORIO: Realizar V3R-V4R.
¿Hay depresión anterior aislada (V1-V3)? → OBLIGATORIO: Realizar V7-V9.
¿ECG normal pero dolor torácico típico persistente? → Considerar V7-V9.
4. Casos Prácticos Descriptivos
Caso 1: El Infarto Inferior Complejo
Paciente de 60 años con dolor torácico opresivo. El ECG muestra una elevación de 2 mm en II, III y aVF. El diagnóstico inicial es infarto inferior. Sin embargo, el paciente presenta hipotensión (TA 85/50). El equipo de emergencias realiza un ECG de derivaciones derechas por protocolo. V4R muestra una elevación de 2.5 mm.
Diagnóstico: SCACEST Inferior con afectación de Ventrículo Derecho.
Manejo: Se suspende la nitroglicerina, se inicia carga de fluidos y se estabiliza la tensión antes de la angioplastia primaria.
Caso 2: El Infarto Posterior Puro
Paciente de 55 años con dolor torácico. El ECG de 12 derivaciones no muestra elevación del ST, pero sí una depresión marcada de 3 mm en V1, V2 y V3, con ondas T picudas. A primera vista, parece isquemia anterior, pero el enfermero de emergencias sospecha una imagen especular y realiza V7-V9. V8 muestra 1 mm de elevación.
Diagnóstico: SCACEST Posterior Puro.
Manejo: Activación de Código Infarto de inmediato. En hemodinámica se confirma oclusión total de la Arteria Circunfleja.
Conclusión: Perfeccionando tu práctica clínica
Aprender a utilizar e interpretar las derivaciones derechas y posteriores no es un lujo, es una necesidad clínica. Estas herramientas nos permiten ver las zonas ciegas del corazón y diagnosticar infartos que, de otro modo, pasarían desapercibidos o recibirían un tratamiento incorrecto.
Esta guía avanzada, junto con la infografía de correlación anatómica de Ignacio Pascual, constituye un manual esencial para cualquier profesional sanitario de primera línea.
@sanitariamente: Formación de calidad para salvar vidas.
¡ Descarga la infografia !
info@sanitariamente.com
© 2025. All rights reserved.
